Dos años de pandemia de COVID-19 en América Latina y el Caribe: Reflexiones para avanzar hacia sistemas de salud y de protección social universales, integrales, sostenibles y resilientes
Topic(s)
El análisis sobre la evolución de la pandemia deja en claro que la crisis sanitaria no ha sido superada y que la incertidumbre permanece. Esta crisis prolongada ha dejado en evidencia no solo las debilidades de los sistemas de salud y de protección social de la región, sino también la centralidad de la salud para el desarrollo social y económico.

El análisis sobre la evolución de la pandemia deja en claro que la crisis sanitaria no ha sido superada y que la incertidumbre permanece. Esta crisis prolongada ha dejado en evidencia no solo las debilidades de los sistemas de salud y de protección social de la región, sino también la centralidad de la salud para el desarrollo social y económico.
Después que el 11 de marzo de 2020 la Organización Mundial de la Salud declarara la pandemia de la enfermedad por coronavirus (COVID-19), la profunda crisis sanitaria y social desatada por esta ha generado un gran deterioro en las condiciones de vida de la población. Aún vigente en el tercer año de la pandemia, la crisis económica que mostró señales de recuperación en 2021 proyecta una desaceleración en 2022.
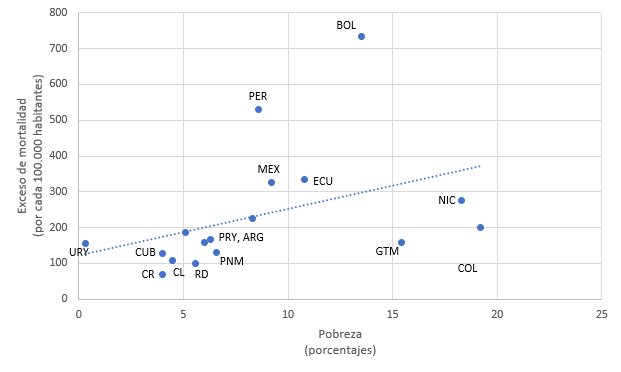
Las desigualdades estructurales de América Latina y el Caribe posicionan a la región en un lugar de mayor vulnerabilidad ante la pandemia, tanto en número de casos como muertes por COVID-19. “Dos años de pandemia de COVID-19 en América Latina y el Caribe” entrega evidencia respecto a cómo el impacto de la pandemia ha sido desigual entre los países y dentro de ellos. Observándose, por ejemplo, que el exceso de mortalidad fue más alto en aquellos países con mayores niveles de pobreza, pobreza extrema (gráfico 1) e informalidad laboral. En este sentido, se muestra cómo los ejes estructurantes de la matriz de la desigualdad social se relacionan estrechamente con el desigual impacto de la pandemia a través de la dispar distribución de los determinantes sociales de la salud, y se enfatiza en la urgencia de avanzar hacia mayores niveles de articulación entre los sistemas de salud y de protección social.
América Latina (17 países): exceso de mortalidad, según pobreza extrema, 2020-2021
(En muertes por cada 100.000 habitantes y porcentajes)
 Fuente: Elaboración propia, sobre la base del Institute for Health Metrics and Evaluation (IHME). COVID-19 Excess Mortality Estimates [base de datos en línea] https://ghdx.healthdata.org/record/ihme-data/covid_19_excess_mortality, 2020-2021 y CEPALSTAT [base de datos en línea] https://statistics.cepal.org/portal/cepalstat/index.html.
Fuente: Elaboración propia, sobre la base del Institute for Health Metrics and Evaluation (IHME). COVID-19 Excess Mortality Estimates [base de datos en línea] https://ghdx.healthdata.org/record/ihme-data/covid_19_excess_mortality, 2020-2021 y CEPALSTAT [base de datos en línea] https://statistics.cepal.org/portal/cepalstat/index.html.
a Países incluidos: Argentina, Estado Plurinacional de Bolivia, Brasil, Chile, Colombia, Costa Rica, Cuba, Ecuador, El Salvador, Guatemala, México, Nicaragua, Panamá, Paraguay, Perú, República Dominicana y Uruguay.
Hacia sistemas de salud integrales, sostenibles y resilientes
Se prevé que los impactos de la pandemia en las dimensiones socioeconómicas, como el aumento de la pobreza y el efecto sobre los ingresos de los hogares y el mercado laboral, empeorarán la desigual distribución de los determinantes sociales de la salud, profundizando las desigualdades en la región. Esta situación es más preocupante si se considera el profundo impacto que la pandemia ha tenido sobre los sistemas de salud. Ello enfatiza en la necesidad de avanzar hacia sistemas de salud universales que garanticen el acceso y aseguren la satisfacción de las necesidades básicas de las personas, independiente de su situación laboral.
Junto con reconocer las consecuencias de la crisis en el sistema de salud (efecto desplazamiento, acumulación de demanda de patologías no COVID-19 y una demanda duplicada), los países destacan la necesidad de continuar abordando la pandemia mediante el sistema de atención primaria, las medidas de salud pública y el despliegue de la vacunación. El documento presenta cómo, durante el primer año de pandemia, la política de financiamiento de salud reaccionó en el sentido correcto, pero con una intensidad y sostenibilidad insuficiente y con una gran variabilidad entre países. A pesar del incremento del gasto público y una reorganización de los servicios, los problemas de acceso y de baja protección financiera no pudieron evitarse y resultaron, entre otros, en importantes impactos en la salud medidos en exceso de muertes. Aumentar el gasto público en salud es clave para enfrentar los cambios estructurales requeridos para ser más resilientes ante nuevas crisis.
Siete aprendizajes de la pandemia
En un principio, las medidas para contener la propagación del virus en la región consistieron exclusivamente en períodos de confinamiento, distanciamiento social y uso de equipo de protección personal, junto con apoyos monetarios que permitieran cumplir con dichas medidas. Durante el segundo año de la pandemia se añadió la vacunación contra el COVID-19, siendo esta la principal herramienta de control sanitario. El lento y desigual avance que ha caracterizado el proceso de vacunación en la región sugiere la necesidad de fortalecer los mecanismos de cooperación y coordinación regional.
Siete aprendizajes se obtienen del análisis de la evolución de la pandemia y las vulnerabilidades y fortalezas de los sistemas de salud y sus determinantes en la región:
- La salud es central para el desarrollo social inclusivo, económico y sostenible.
- Existe una profunda interdependencia entre las dimensiones social, económica y ambiental y, por ende, se requieren políticas integrales en salud.
- La desigualdad que ha marcado los procesos de vacunación releva la importancia de la cooperación y coordinación regional y la colaboración internacional.
- Es urgente reestructurar los sistemas de salud en la región hacia la universalidad.
- Los sistemas de salud deben avanzar en la sostenibilidad financiera y aumentar el gasto público sobre la base de un nuevo pacto fiscal.
- La reorganización de los servicios de salud en redes integradas y atención primaria debiera ser el principal destinatario de los nuevos recursos.
- Es necesario fortalecer la resiliencia de los sistemas de salud y acentuar los esfuerzos para contar con servicios cercanos a la población y con capacidad de proyectarse hacia la comunidad.